Гипергидроз: диагностика и лечение
Гипергидроз представляет собой расстройство, поражающее эккриновые потовые железы и проявляющееся чрезмерным потоотделением. Испарение воды с поверхности кожи является частью механизма терморегуляции. В норме при комнатной температуре через кожу испаряется 0,5-0,6 л жидкости в сутки (5-6) мг/см2 сек-1. При гипергидрозе количество испаряемой воды значительно увеличено и может достигать 150-200 мг/ см2 сек-1. [8]
Функции потовых желез [12]
Примерно от 2 до 4 млн потовых желез распределено по телу человека. По своему строению и функциям потовые железы разделяют на апокриновые и эккриновые.
Апокриновые потовые железы сосредоточены в подмышечных и паховых областях, в ареолах молочной железы, коже половых органов и промежности. До наступления половой зрелости апокриновые железы не функционируют, поэтому у детей никогда не бывает гидраденитов. Секреторная деятельность апокриновых потовых желез начинается с момента половой зрелости и продолжается в течение всей жизни, физиологически угасая с наступлением климакса. Апокриновые железы крупнее эккриновых. Они расположены на уровне дермы или даже подкожной ткани на глубине 6-8 мм (рис. 1). Секрет апокриновых желез представляет собой мутную, молочно-белую жидкость без запаха (рН 5-6,5), содержащую белки, липиды, углеводы, ионы железа и аммиак. Характерный запах пота возникает, когда живущие на коже бактерии разрушают компоненты этого секрета.
Эккриновые потовые железы распределены по всей поверхности тела. Они мельче апокриновых и залегают более поверхностно, на глубине 3-6 мм (рис. 1). Их главная функция - терморегуляция, поддержание постоянной температуры тела.
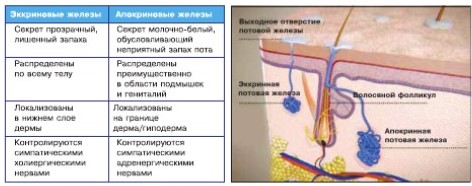
Рисунок 1. Эккриновые и апокриновые потовые железы: характеристика и локализация
Особенно много эккриновых потовых желез на ладонях, подошвах, в области подмышек, лица, груди и спины. В среднем на 1 см2 ладони или подошвы расположено около 430, а на остальных участках тела - от 64 до 200 потовых желез. Интересно, что на ладонях и подошвах процесс выделения пота происходит непрерывно путем периодических, неощутимых в обычных условиях выбросов. Длительность выброса равна 12-30 с. Кроме того, потоотделение на ладонях и подошвах не увеличивается при воздействии обычных термических раздражителей, зато легко усиливается при действии психических или сенсорных агентов.
Эккриновые потовые железы иннервируются постганглионарными симпатическими немиелинизированными нервными волокнами типа С, использующими в качестве медиатора ацетилхолин. Связывание ацетилхолина с мускариновыми рецепторами потовых желез приводит к увеличению внутриклеточной концентрации ионов Са2+. В результате этого возрастает проницаемость K+- и Cl--каналов и происходит высвобождение изотонической жидкости из секреторных клеток желез.
Этиология гипергидроза [8]
Гипергидроз подразделяют на первичный и вторичный, генерализованный и локальный. Локальный гипергидроз может проявляться на любом участке тела, но чаще всего в подмышечных областях, на ладонях и стопах, лице. Прежде чем диагностировать эссенциальный (первичный) гипергидроз, необходимо исключить целый ряд заболеваний неврологической и соматической природы, вызывающих вторичный гипергидроз (полиневропатии, феномен Рейно, сирингомиелию, эритро-мелалгию, головную боль, аурикулотемпоральный синдром Л. Фрей, синдром барабанной струны, наследственный аксиллярный гипергидроз). Эссенциальный гипергидроз — это самая частая форма расстройств потоотделения. У больных эссенциальным гипергидрозом отмечено как увеличение количества потовых желез, так и повышение их реактивности на обычные стимулы. Обычно данный вариант гипергидроза проявляется с детства, резко усиливаясь в пубертатный период.
Около 40% пациентов отмечают наличие гипергидроза у одного из родителей. Интенсивность гипергидроза может быть различной: от легкой, трудно разграничиваемой, от нормального физиологического потоотделениея, до очень выраженной, резко нарушающей жизнедеятельность больных. В патогенезе эссенциального гипергидроза основную роль играет недостаточность периферических симпатических механизмов регуляции потоотделения с развитием феномена постденервационной гиперчувствительности к эндогенным катехоламинам.
Гипергидроз может оказывать достаточно выраженное негативное влияние на человеческую жизнь, причиняя физический дискомфорт и социальную дезадаптацию, приводя к существенным профессиональным ограничениям и проблемам в посвседневной жизни. По данным Американской Академии Дерматологии, качество жизни пациентов, страдающих выраженным гипергидрозом, существенно ниже, чем даже у лиц с тяжелой формой акне или псориаза. Около половины таких пациентов постоянно находятся в состоянии депрессии, более 80% из них испытывают существенные психологические проблемы при общении с людьми.
Классификация гипергидрозов [14]
Заболевание классифицируется в зависимости от причины его возникновения, течения, распространенности.
По причине возникновения:
- Первичныйгипергидроз – наследственно детерминирован и является результатом повышенного количества потовых желез, либо их повышенной реактивности. При этой форме гипергидроза избыточное потоотделение обычно имеет ограниченный характер и локализуется преимущественно в области подмышечных впадин, ладоней, стоп.
- Первичный(идиопатический) гипергидроз - распространенное патологическое состояние, приводящее к физиологическим проблемам, физическому и социальному дискомфорту, дерматологическим заболеваниям и ухудшению качества жизни пациентов. Первичным гипергидрозом страдают преимущественно лица молодого возраста с регуляторными нарушениями вегетативной нервной системы. С возрастом первичный гипергидроз может регрессировать.
- Вторичный локальный гипергидроз возникает в результате проявления одного из таких патологических состояний и заболеваний как синдром барабанной струны, аурикуло-темпоральный синдром Л.Фрэй, полинейропатия, феномен Рейно, сирингомиелия, нарушение функционирования эндокринной системы, наследственный аксилярный гипергидроз.
По происхождению (патогенетические механизмы развития патологии):
- Терморегуляционный. Терморегуляция организма обеспечивается за счет теплопроводности, отведения тепла, потоотделения. Выделение пота позволяет выводить избыточное тепло, происходит это автономно и регулируется центрами гипоталамуса. Интенсивность потоотделения увеличивается при повышении температуры тела и окружающей среды, физической активности, употреблении большого количества жидкости, высокой влажности воздуха.
- Психогенный (эмоциональный). Проявляется при сильном психоэмоциональном напряжении – в момент паники, испуга, гнева, выраженных болевых ощущений.
- Пищевой. Избыточное потоотделение провоцируется вкусовыми стимулами и отмечается после курения, употребления алкогольных напитков, кофе, специй и острой пищи у 3,6%, 5% и 25% респондентов соответственно Amini M и соавт. (2008). Локальный пищевой гипергидроз проявляется в основном на лице.
- Лекарственный (фармакологический). Возникает при использовании медикаментов, компоненты которых воздействуют на парасимпатические центры НС.
По локализации:
- Аксиллярный (подмышечный). Считается самым распространенным, возникает вследствие повышенного функционирования симпатических отделов НС, реже при дисбалансе гормонов и ряде заболеваний.
- Пальмарный (ладонный).KrogstadA. L. и соавт. (2006) Пациенты с ладонным гипергидрозом имеют различные варианты потоотделения («атаки», постоянное и прочее), провоцируемые как физической активностью, так и эмоциями.
- Плантарный (подошвенный). Плантарный гипергидроз может проявляться как при высокой, так и при низкой температуре окружающей среды. Избыточное потоотделение на стопах приводит к появлению неприятного, ощутимого на расстоянии запаха, может стать причиной возникновения грибковой инфекции;
- Краниофациальный (лицевой). При этой форме гипергидроза – пот может выделяться как на всей площади лица и волосистой части головы, так в отдельных его частях – на носу, в области лба, верхней губы, щек. Возникает чаще всего в ответ на эмоциональное напряжение и вкусовые стимулы. Часто сочетается с ладонным гипергидрозом и эритрофобией – гиперемией лица в момент стресса.
- Перинеальный (пахово-промежностный). Относится к редким видам гипергидроза, но при развитии приводит к значительным неудобствам. Постоянная влажность в интимной зоне приводит к раздражению кожи, появлению опрелостей и неприятного запаха.
Диагностика гипергидроза
Первичный локальный (идиопатический) гипергидроз по HornbergerJ.(2004) определяют как локальную видимую избыточную потливость, длящуюся как минимум 6 месяцев без видимой причины и характеризующиеся, по крайней мере, двумя из следующих признаков:
- Гипергидроз двусторонний и относительно симметричный;
- Потливость мешает повседневным занятиям;
- Наблюдается минимум 1 эпизод гипергидроза в неделю;
- Возраст начала заболевания менее 25 лет;
- Наличие аналогичных нарушений у родственников;
- Исчезновение локального гипергидроза во время сна.
Физикальное обследование:
Для диагностики локального гипергидроза рекомендуется проведение йодокрахмального теста Минора, основаннго на реакции крахмала с йодом в присутствии пота, а также фотографирование зоны гипергидроза, до и после лечения.
С помощью теста Минора определяют границы и интенсивность потоотделения. Проба проводится до лечения и, при необходимости, в динамике при комнатной температуре (22-24градуса С) после 15 минутного отдыха пациента. Область потоотделения обрабатывается 5% спиртовым раствором йода или раствором Люголя и через минуту на эту зону наносят кисточкой или салфеткой картофельный крахмал. Результат пробы оценивается через 5 мин. При потоотделении наблюдается окрашивание обработанной поверхности в синий или сине-черный цвет. Чем темнее цвет окрашивания, тем больше степень выраженности гипергидроза. Площадь окрашивания отмечается маркером, затем крахмал смывается антисептиком.
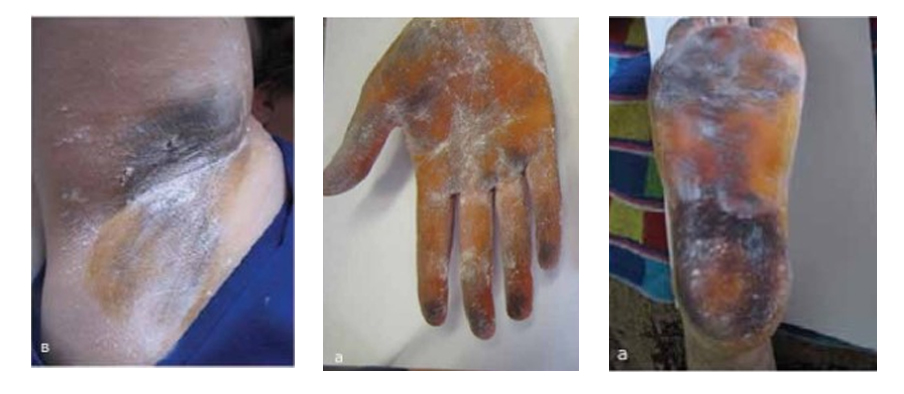
Рисунок 2. Выраженный гипергидроз, выявленный тестом Минора. Источник: [8]
Лабораторные диагностические исследования:
- Для определения состава пота и выбора тактики лечения рекомендуется проведение хроматографического анализа. Пот берется в зонах повышенного выделения, а затем в лабораторных условиях изучается его состав.
Хроматографическое исследование — позволяет изучить состав потовой жидкости. Для изучения берут пот из наиболее активных участков тела
- Рекомендуется проведение гравиметрического анализа для количественной оценки гипергидроза.
Измерения проводятся после 15-минутного отдыха пациента при комнатной температуре от 21°С до 25°С. Фильтровальную бумагу взвешивают на высокоточных лабораторных весах (точность ±0,5 мг), помещают в подмышку на 60 секунд, а затем снова взвесить бумагу. Затем рассчитывают скорость выработки пота (в миллиграммах в минуту). При гипергидрозе выделение пота может составлять до 200мг/мин[6].
- Рекомендуется использование нингидриновой пробы для качественного и количественного определения аминокислот и аминов.
При нагревании в щелочной среде нингидрина (трикетогидринденгидрата) с веществами, имеющими первичные аминогруппы (—NH₂), образуется продукт, имеющий устойчивую интенсивную синефиолетовую окраску с максимальным поглощением около 570 Нм (интенсивность поглощения светового потока напрямую зависит от числа свободных аминогрупп).
Методика проведения нингидринового теста состоит из нескольких этапов. Сначала проводится отпечаток подмышечной впадины на хроматографической бумаге. Далее этот лист высушивается при температуре 60 градусов и обрабатывается 1 %м раствором нингидрина в ацетоне. Оценка результата проводится методами колориметрии либо спектрофотометрии. Чувствительность данного метода составляет до 0,01 %. [9]
Лечение гипергидроза
В данной статье рассмотрим привычные методы лечения гипергидроза. Лазерные, микроволновые, высокочастотные методы лечения рассмотрим в следующей статье.
В косметологии показанием к лечению является локальный идиопатический гипергидроз (подмышечный, ладонный, подошвенный).
Одним из важных условий успешной терапии локального идиопатического гипергидроза любой локализации служит разработка поэтапного плана проведения процедур, при котором локальные методы представляются первоочередными. Хирургическое лечение и лекарственные препараты системного действия следует применять в случаях неэффективности локальных методов коррекции. При выборе типа лечения рекомендуется также учитывать локализацию гипергидроза.Так, например, при подмышечном гипергидрозе эффективно применение алюминия хлоргидроксида и хирургическое удаление потовых желез; при ладонно-подошвенном гипергидрозе — ионофорез и симпатэктомия грудных ганглиев.
Наружная терапия
Рекомендовано применение антиперспирантов, действующим компонентом которых являются алюмохлоргидриды (15%), либо алюмохлоридгексогидрат (20%), формагель (3,7% формальдегида)
Эффект основан на коагуляции апикальной части концевых протоков потовых желез. Антиперспиранты применяют после гигиенических водных процедур вечером, перед сном, нанося их на сухую кожу, один раз в пять дней. Возможны побочные реакции в виде контактного дерматита, которые самостоятельно регрессируют в течение 3-5 дней после прекращения применения.
Так, например, в исследовании [8] на 38 добровольцах была показана эффективность антиперспиранта на основе гидрата хлористого алюминия. Полученные данные подтвердили информацию о максимальной эффективности препарата до 7 дней. Примечательно, что испытуемым были разрешены ежедневные гигиенические процедуры.
По данным исследователей, индекс влияния заболевания на жизнь пациентов уменьшилось с 54,79% до 18,75%. Степень влияния потливости на выбор одежды у женщин упал с 2,31 до 0,89, у мужчин с 1,6 до 0,22.
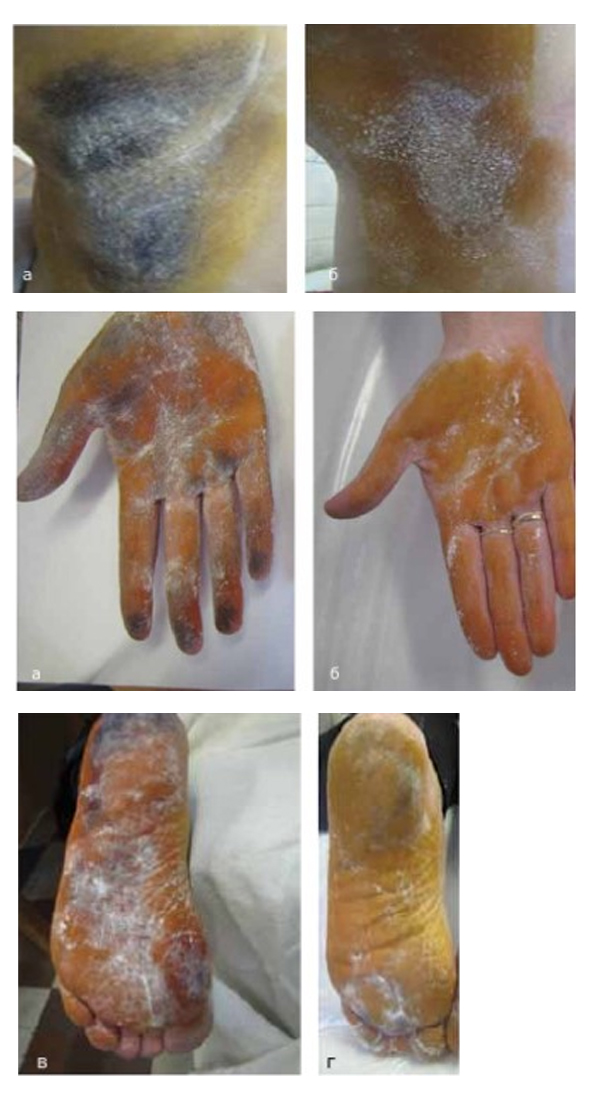
Рисунок 3. Изменения пробы Минора после применения лечебного антиперспиранта
Физиотерапия
При неэффективности наружной терапии при ладонном и подошвенном гипергидрозе рекомендуется проведение ионофореза с водопроводной водой или с 0,1% раствором гликопирролата. Ионы проходят через поверхность кожи, увеличение ионов водорода способствует снижению pH кожи, вызывает закупорку потовых протоков и приводит к нарушению передачи сигналов симпатической нервной системы потовым железам. Кратностью проведения - через день, курс - до 18-30 процедур. Длительность процедуры составляет 10 минут на каждую зону. Сила тока устанавливается с учетом чувствительности пациента – до ощущения лёгкого покалывания. В процессе процедуры возможно увеличение силы тока до 30мА, ориентируясь на ощущение пациента.
Продолжительность эффекта составляет 20-30 дней после окончания лечения, поэтому рекомендуется продолжать поддерживающие процедуры.
Противопоказания к процедуре: непереносимость электрического тока, наличие металла в тканях пациента (штифты, металлические пластины и пр.), наличие кардиостимулятора, гипертоническая болезнь, ИБС, аритмии, онкологические заболевания в анамнезе, беременность, лактация, психические заболевания.
Системная терапия
Рекомендовано для лечения генерализованного (диффузного) гипергидроза применение антихолинергических препаратов:
Гликопирролат по 2мг 2- 3 раза в сутки в зависимости от выраженности симптоматики в течение месяца, далее недельный перерыв. Затем возможно возобновление лечения
или
Оксибутинин 2,5 мг с постепенным повышением дозы до 7,5 мг в сутки.
В исследовании [7] ответ на системную терапию гликопирролатом составил 67% (30/45)/ Из пятнадцати неудач лечения были 6 пациентов, не ответивших на лечение, и 9 пациентов с побочными эффектами, включая ксеростомию и желудочно-кишечные расстройства.
Рекомендовано для лечения генерализованного (диффузного) гипергидроза применение В-адреноблокаторов .
Пропранолол 40 мг, 3 раза в сутки
Побочные эффекты: повышенная утомляемость, нарушение сна, депрессивные состояния, гипотония, бронхоспазм, диспептические расстройства, гипогликемия, эректильная дисфункция, аллергические реакции и пр.
Прием В-адреноблокаторов и антихолинэргических препаратов при гипергидрозе не должен быть длительным и требует постоянного врачебного наблюдения из-за высокого риска побочных эффектов на фоне терапии.
Внутриочаговое введение лекарственных средств
Рекомендовано проведение внутридермальных инъекций препаратов (БТА) ботулинического токсина типа А
Ботулинический токсин типа А (БТА) – один из 8 экзотоксинов, продуцируемых бактерией Clostridium botulinum. БТА является нейротоксином, который избирательно расщепляет SNAP- 25 (синаптосомоассоциированный протеин), что приводит к торможению слияния синаптических пузырьков, содержащих нейромедиатор ацетилхолин(АХ), с пресинаптической мембраной, ингибированию экзоцитоза и высвобождения нейромедиатора АХ.
Локальное введение лекарственных средств, содержащих БТА, блокирует работу нейромышечных синапсов, вегетативных ганглиев, желез, и гладкомышечных клеток. Это позволяет использовать лекарственные препараты БТА для лечения локального гипергидроза. Избирательная химическая денервация потовых желез развивается в сроки с 24-48 часов после введения препарата до 14 дней. Продолжительность клинического эффекта определяется скоростью образования новых терминалей аксона и формированием функционально активных синапсов. Достигнутый результат лечения локального гипергидроза сохраняется в течение от 3-6до 12 месяцев.
Внутридермальные инъекции препаратов БТА являются одним из наиболее эффективных методов лечения локального гипергидроза. Этод метод характеризуется высокой степенью удовлетворенности пациентов результатами терапии.
В А410 препаратом, который показан при лечении аксиллярного гипергидроза, является ботулотоксин Релатокс [14].
Релатокс - миорелаксант периферического действия, разработанный российскими специалистами. В отличие от зарубежных аналогов для производства этого лекарственного средства использован штамм Clostridium botulinum 501 серотипа А, который был получен российскими иммунобиологами и долгое время применялся для производства противоботулинической вакцины Тетраанатоксин. Разработка отечественного ботулинического токсина началась в конце прошлого века и завершилась успешным созданием препарата Релатокс после длительного подбора оптимальной питательной среды для максимальной продукции токсина бактериями, эффективных методов очистки и выбора стабилизирующего состава для сохранения активности конечного продукта. В производстве препарата используется трехступенчатая очистка путем гельпроникающей и ионной хроматографии, обеспечивающей экстракцию действующего вещества с отделением примесных белков высокой молекулярной массы. Помимо активности препарата необходимым условием качества является его стабильность при хранении. С этой целью была подобрана наиболее эффективная композиция стабилизаторов (желатин в концентрации 2,5 % и мальтоза в концентрации 5 %), позволяющая сохранить активность очищенного комплекса ботулинического токсина типа А при лиофильном высушивании и последующем хранении. Анализ 5-летнего опыта применения Релатокса показал, что его терапевтическое воздействие продолжается в среднем более 6 мес. Что еще важно, он не содержит сахарозы, что позволяет использовать его без ограничений и коррекции терапии у пациентов, страдающих сахарным диабетом [11].
Рассмотрим протокол лечения аксиллярного гипергидроза на основе клинического случая, разобранного к.м.н., врачом-дерматовенерологом, косметологом А. Давыдовой [9]/
Пациентка М., 42 года, обратилась в медицинский центр с жалобами на повышенное потоотделение в аксиллярных областях. Анамнез заболевания: более 16ти лет назад, после беременности и родов, впервые стала отмечать увеличение потоотделения в аксиллярных областях. Лечилась самостоятельно различными косметическими средствами — без динамики. Аллергологический анамнез не отягощён. Сопутствующие заболевания отсутствуют.
Status localis: по визуальной оценке пробы Минора зона гипергидроза справа фиолетово-чёрного цвета, диаметр 12,5 см, слева — сине-фиолетового цвета, диаметр — 10 см. HDSS — 3 балла.
Диагноз: гипергидроз аксиллярной области справа и слева (R 61).
Подготовка перед проведением манипуляции: за 48 часов — эпиляция подмышечных впадин и исключение из использования дезодорантов и антиперспирантов.
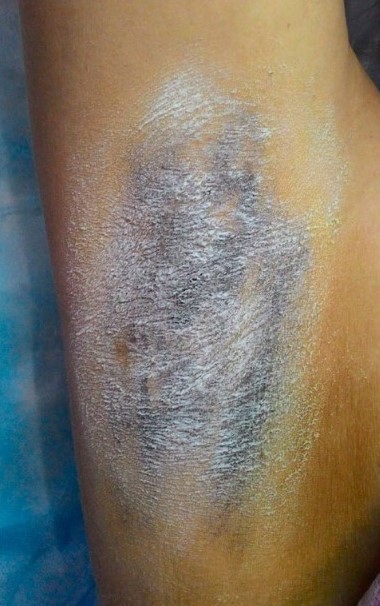
Рисунок 4. Проба Минора до ботулинотерапии
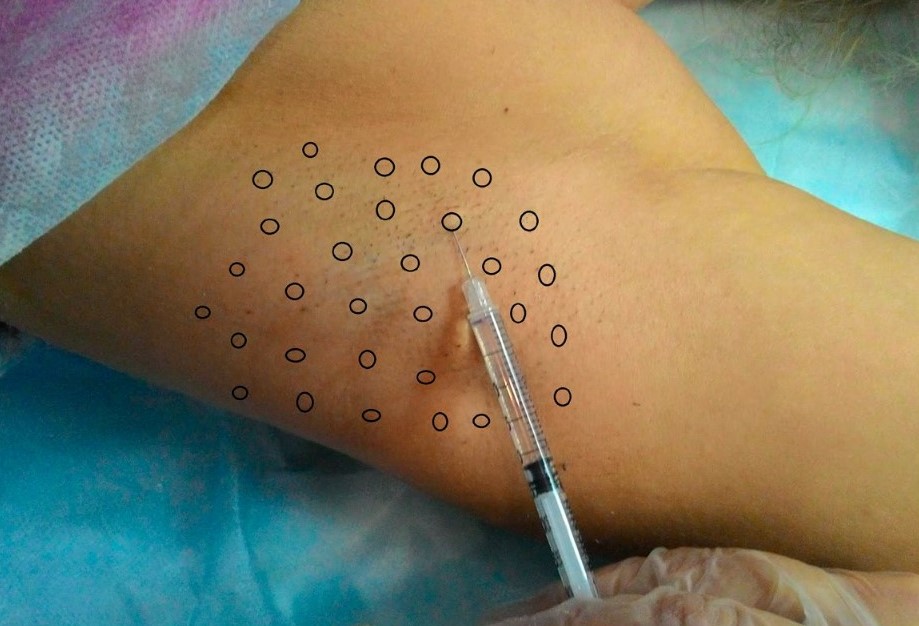
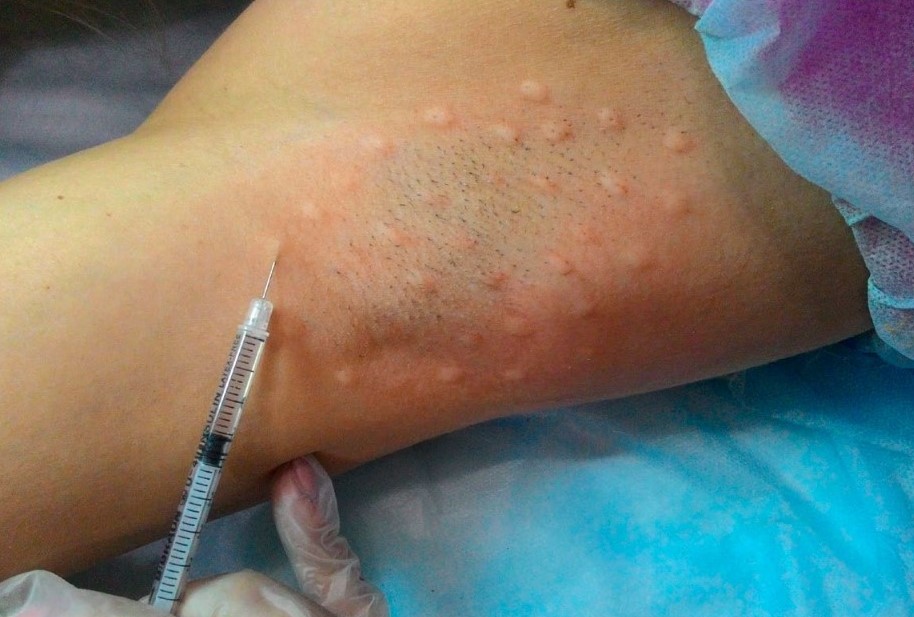
Рисунок 5. Разметка и коррекция аксиллярного гипергидроза
Восстановление препарата «Релатокс»® 100 Ед осуществлялось с помощью 5,0 мл 0,9 % физиологического раствора. На 0,1 мл восстановленного раствора получалось 2 Ед препарата «Релатокс»®. Для инъецирования использовались инсулиновые шприцы 1 мл / U40, 0,33 мм (29G) × 12,7 мм, где одно деление при данном разведении соответствовало 0,5 Ед препарата.
Решено было инъецировать суммарно 100 Ед препарата «Релатокс»® с распределением на правую аксиллярную область — 60 Ед, на левую — 40 Ед.
Инъекции выполнялись из расчёта 1 инъекция на 1 – 1,5 см2. Объём каждой инъекции — от 0,05 до 0,1 см3, внутрикожно по 1 – 0,5 Ед на вкол, в шахматном порядке, техника введения папульная.
Пациентке были даны постинъекционные рекомендации по домашнему уходу с исключением приёма острой, горячей, любой раздражающей пищи, алкоголя, ограничением пребывания на солнце, в местах с резким изменением температуры окружающей среды, избеганием выраженной физической нагрузки, стресса.
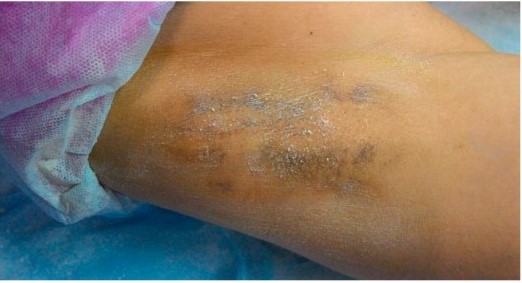
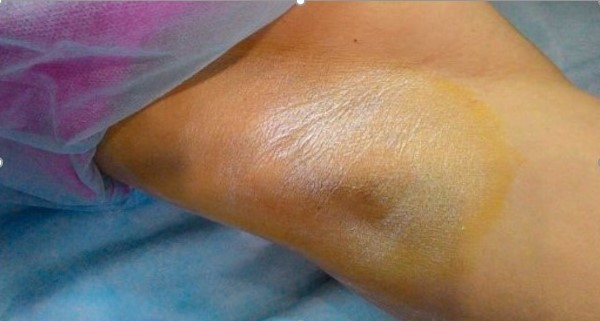
Рисунок 6. Проба Минора через 2 недели и 6 месяцев соответственно после ботулинотерапии
Перед началом процедуры степень гипергидроза у пациентки была равна «3» по шкале HDSS. Через две недели показатели потоотделения (проба Минора и HDSS) значительно улучшились. HDSS стал равен «1». Через 6 месяцев индекс HDSS уменьшился до «2», однако, не достиг исходного показателя.
HDSS – шкала тяжести Hyperhidrosis Disease Severity Scale

Хирургическое лечение
При аксиллярном гипергидрозе
- Иссечение кожи подмышечной впадины - удаление участка кожи (4 х 2,5 см) с подкожной клетчаткой.
Это травматичная операция, характеризующаяся длительным реабилитационным периодом и формированием рубцовых изменений с длиной рубца до 3 см. Чаще применяется при наличии сопутствующего рецидивирующего гидраденита.
Например, в исследовании [1] после иссечения хронического гидраденита и реконструкции кожного лоскута у двадцати шести пациентов (81, 25 %) рецидива не наблюдалось, а среднее время пребывания в больнице составило 5 дней. Рецидив наблюдался только у 6 пациентов (18, 75 %).
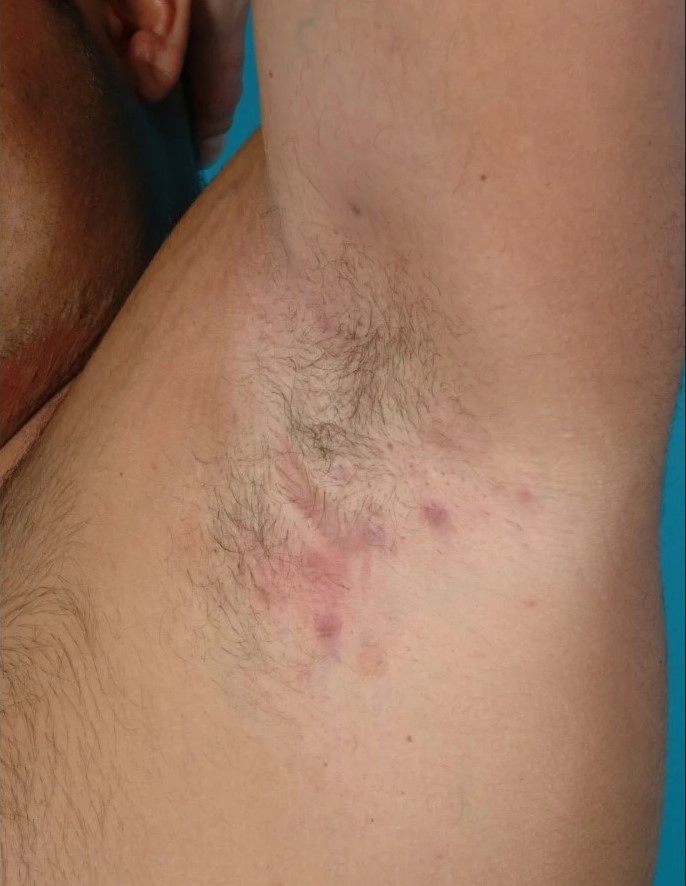
Рисунок 7. Гнойный гидраденит (II стадия Херли) в левой подмышечной впадине.
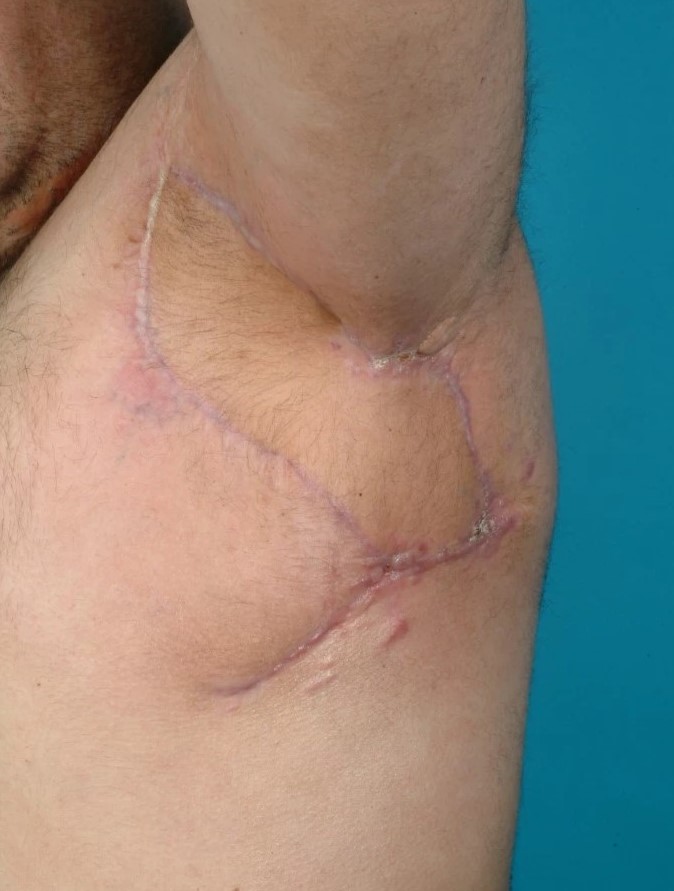
Рисунок 8. На фотографии после операции нарушений заживления нет.
- Липосакция подмышечной впадины.
С помощью хирургического электроотсоса удаляется часть подкожно-жировой клетчатки с сопутствующим разрушением проходящих в ней симпатических нервов, что способствует деструкции нервных узлов, подходящих к потовым железам и сокращение потоотделения. Положительный результат при липосакции подмышек достигается в 70% случаев, но, она не может полностью избавить от потливости. Повышенное потоотделение может вернуться в связи со способностью нервных окончаний восстанавливаться. В среднем, эффект от липосакции длится 3-5 лет.
Так, в исследовании [4] было прооперировано под тумесцентной анестезией 10 пациентов. Из 10 пролеченных пациентов у четырех развился рецидив подмышечного гипергидроза, и им потребовалась дополнительная липосакция в той же области. Самый длительный период до рецидива составил 15 месяцев, а самый короткий — 4 месяца. Шести пациентам не потребовалась дополнительная липосакция, причем самый длительный период ремиссии составил 7 лет. Сообщалось о следующих осложнениях: синяки в подмышках у двух пациентов и рецидив гипергидроза у четырех пациентов.
- Кюретаж подмышечной впадины - удаление потовых желез и иннервирующих их нервных окончаний методом механического выскабливания.
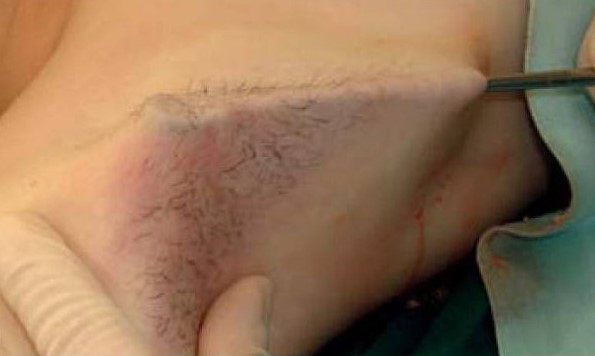
Рисунок 9. Удаление подмышечных потовых желез методом кюретажа. Источник [5]
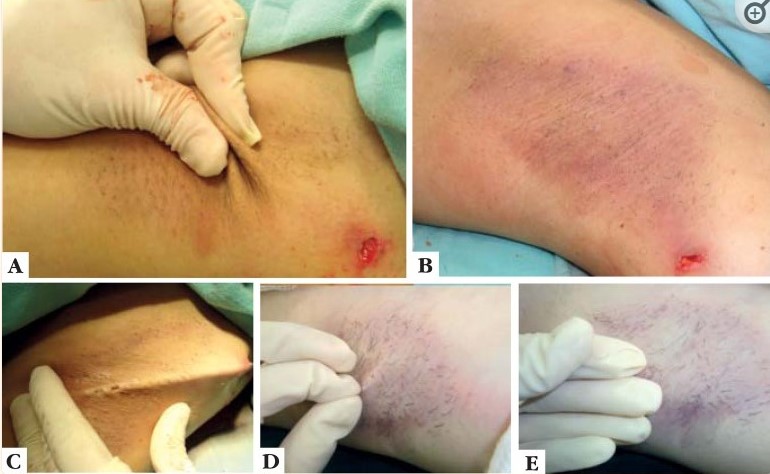
Рисунок 10. Параметры, указывающие на достаточность выскабливания: А: кожа тонкая, ее легко ущипнуть; B: фиолетовая окраска кожи; В: кожа всасывается через отверстия аспирационной канюли; D и E: легкое отделение волос при осторожном вытягивании их хирургом. Источник [там же]
Положительный результат наблюдается в 70% случаев. Длительность эффекта сохраняется не более 3-5 лет. Полностью от потливости не избавляет, так как в течение 3-4 месяцев происходит постепенная регенерация нервных окончаний. Но в связи с удалением существенного количества потовых желез восстановление потоотделения не достигает первоначальной интенсивности, что избавляет пациентов от повторных обращений к специалисту. Метод травматичный и сопровождается некоторым снижением чувствительности кожи подмышечной области из-за разрушения нервных окончаний, образованием гематом и скоплением жидкости под кожей. В целях ее эвакуации приходится проводить неоднократную пункцию в послеоперационном периоде до окончательного заживления раны.
* Интересный минимально инвазивный хирургический метод удаления подмышечных апокринных желез с помощью тупых ножниц предложил Wen-Tsao Ho [2]
Техника включала выполнение двух небольших разрезов, удаление желез тремя маневрами и оценку удовлетворенности пациента и послеоперационных осложнений. Из 100 пациентов 92% сообщили, что удовлетворены результатами, без каких-либо осложнений. Исследование предполагает, что этот метод безопасен и эффективен, предлагая минимально инвазивную альтернативу традиционной хирургии с меньшим количеством негативных косметических результатов.
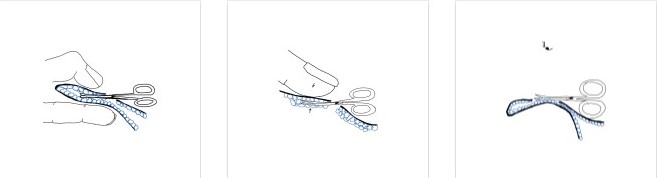
Рисунок 11. А) Маленькие тупые ножницы вставляются в кожный лоскут, поднятый вспомогательной рукой. Ножницами разрезали апокринные железы между лоскутами. Б) Кожный лоскут прижат пальцами вспомогательной руки. Вставлены тупые ножницы, которые осторожно поддерживают лоскут и разрезают железы В) Кожный лоскут подтягивается вспомогательной рукой, обнажая небольшое пространство для удаления апокринных желез
При ладонном гипергидрозе
- Трансторакальная эндоскопическая симпатэктомия - самым эффективный метод лечения ладонного гипергидроза (в лечении подмышечного и подошвенного гипергидроза не используется).
В исследовании [10] в период с 2003 по 2019 г. грудную симпатэктомию выполнили у 166 пациентов.
Интраоперационное осложнение — повреждение межреберной артерии произошло в 1 случае. Кровотечение остановлено электрокаутером. У одной пациентки, имевшей в анамнезе сепсис, операция оказалась невозможной из-за сплошной облитерации плевральных полостей. Послеоперационные осложнения случились у 4 (2,4%) пациентов — это был пневмоторакс, потребовавший сохранения дренажей до 2—3 суток.
Непосредственный эффект от операции, заключавшийся в прекращении гипергидроза, был отмечен у всех пациентов. Отдаленные результаты удалось проследить у 48 пациентов, оперированных с 2008 по 2019 г. С пациентами, оперированными ранее, связаться не удалось.
Положительный эффект в виде устранения гипергидроза и удовлетворенности пациента проведенной операцией отмечен в 45 (93,7%) случаях. Гипергидроз прекращался тотчас после пересечения ствола. Рецидив ладонного гипергидроза возник у 2 пациентов в сроки от 2 нед до 2 мес. Компенсаторная потливость развилась у 26 (54,1%) пациентов, сроки ее развития — от нескольких недель до полугода.
Осложнения симпатэктомии — кровотечение, пневмоторакс, преходящая триада Горнера — крайне редки, приблизительно в 1% наблюдений (по данным большинства авторов). Летальных исходов не описано.
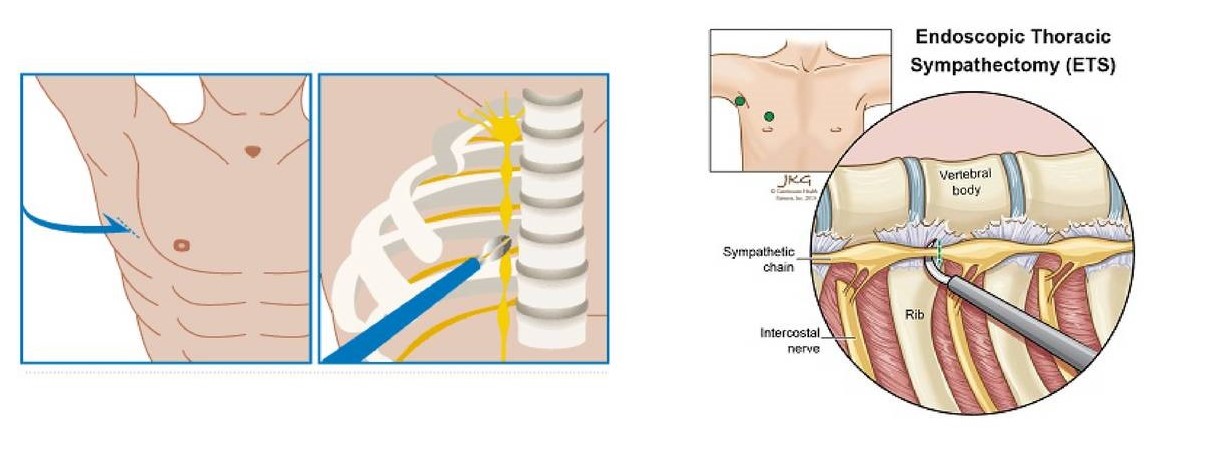
Рисунок 12. Проведение трансторакальной эндоскопической симпатэктомия
- Чрескожная радиочастотная деструкция второго грудного симпатического ганглия. Суть операции соответствует трансторокальной эндоскопической симпатэктомии, отличается только метод, при помощи которого происходит воздействие на симпатический ствол.
При подошвенном гипергидрозе
- Поясничная симпатэктомия [3].
Теоретически секреторная функция эккринных желез контролируется симпатической нервной системой. Преганглионарные нейроны, ответственные за иннервацию эккринных потовых желез стоп, происходят из боковых рогов нижнегрудного и верхнего поясничного отделов спинного мозга.
Нервные волокна проходят через белые коммуникационные ветви к симпатическому стволу, где они проходят каудально в межганглионарных ветвях и переключаются на постганглионарные нейроны на уровнях ганглиев симпатического ствола. Постганглионарные нейроны проходят через серые коммуникационные ветви к спинномозговым нервам от L4 до S3, по которым они достигают периферической части потовых желез стоп.
Прерывание симпатического ствола немедленно приводит к прекращению потливости ног.
Поясничная симпатэктомия выполняется лапароскопическим хирургическим путем из забрюшинного доступа.
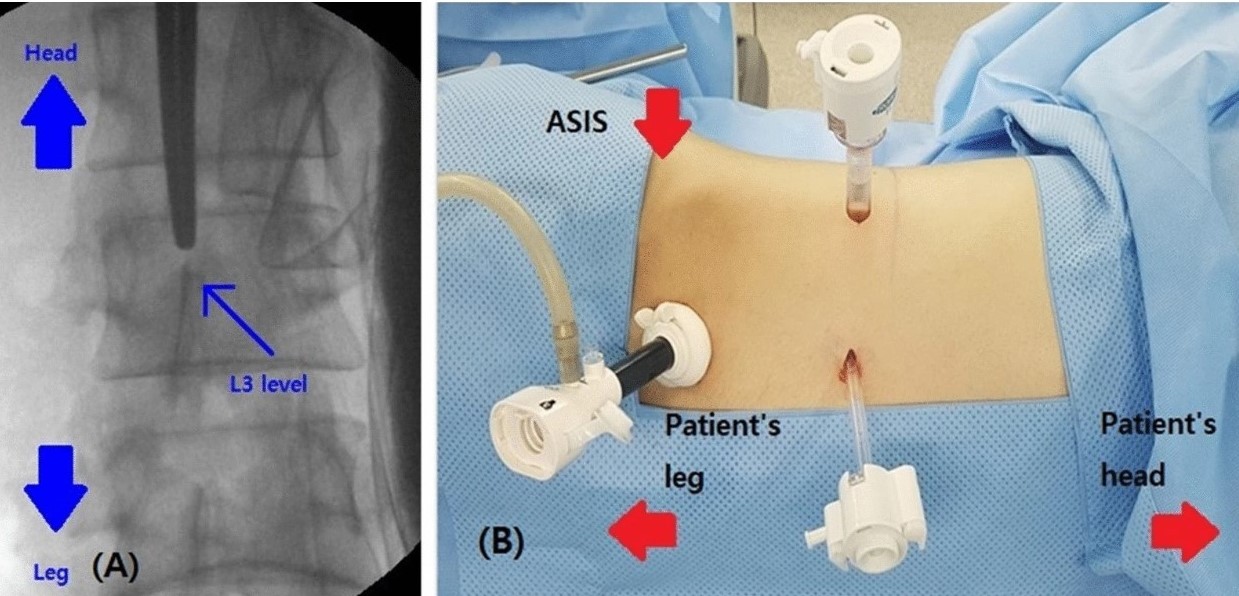
Рисунок 13. Отметка уровня L3 под рентгеноскопией С-дуги. Конфигурация порта B. Первый порт для камеры (баллонный троакар) был установлен медиально и сверху от передней верхней подвздошной ости (ASIS). Второй порт был установлен по средней ключичной линии между гребнем подвздошной кости и нижним ребром. Третий порт располагался на задней подмышечной линии.
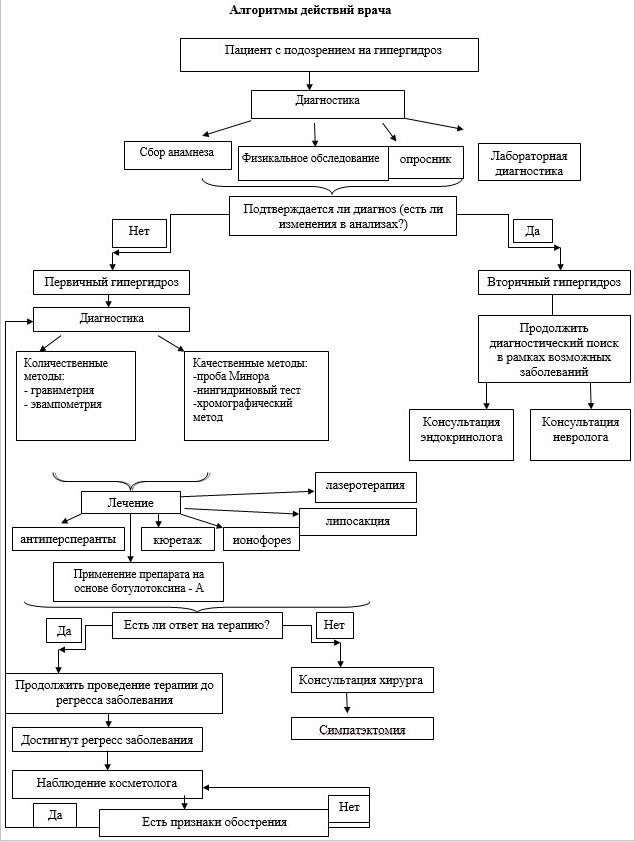
В конце представим схему действий врача при приеме пациента с подозрением на гипергидроз [14]
Источники:
1. Alharbi, Z., Kauczok, J. & Pallua, N. A review of wide surgical excision of hidradenitis suppurativa. BMC Dermatol 12, 9 (2012). https://doi.org/10.1186/1471-5945-12-9
2. Ho WT. Minimally invasive removal of apocrine glands: a study of 100 cases using three maneuvers with blunt scissors. J Surg Case Rep. 2023 Jun 12;2023(6):rjad337. doi: 10.1093/jscr/rjad337. PMID: 37313429; PMCID: PMC10260323.
3. Hur, K.J., Moon, H.W., Park, Y.H. et al. Retroperitoneoscopic lumbar sympathectomy for the treatment of primary plantar hyperhidrosis. BMC Surg 21, 397 (2021). https://doi.org/10.1186/s12893-021-01393-y
4. Lee MR, Ryman WJ. Liposuction for axillary hyperhidrosis. Australas J Dermatol. 2005 May;46(2):76-9. doi: 10.1111/j.1440-0960.2005.00145.x. PMID: 15842397.
5. Rezende RM, Luz FB. Surgical treatment of axillary hyperhidrosis by suction-curettage of sweat glands. An Bras Dermatol. 2014 Nov-Dec;89(6):940-54. doi: 10.1590/abd1806-4841.20142873. Erratum in: An Bras Dermatol. 2015 Mar-Apr;90(2):286. PMID: 25387499; PMCID: PMC4230663.
6. Stefaniak TJ, Proczko M. Gravimetry in sweating assessment in primary hyperhidrosis and healthy individuals. Clin Auton Res. 2013 Aug;23(4):197-200. doi: 10.1007/s10286-013-0201-2. Epub 2013 Jun 13. PMID: 23761115; PMCID: PMC3735961.
7. Walling HW. Systemic therapy for primary hyperhidrosis: a retrospective study of 59 patients treated with glycopyrrolate or clonidine. J Am Acad Dermatol. 2012 Mar;66(3):387-92. doi: 10.1016/j.jaad.2011.01.023. Epub 2011 Aug 4. PMID: 21820204.
8. Батыршина С. В., Хаертдинова Л. А. Гипергидроз: способ коррекции // ПМ. 2014. №8 (84). URL: https://cyberleninka.ru/article/n/gipergidroz-sposob-korrektsii.
9. Давыдова А. Коррекция аксиллярного гипергидроза// ОБЛИК. ESTHETIC GUIDE. – апрель 2018.
10. Мотус И.Я., Баженов А.В. Гипергидроз: лечение, результаты, проблемы. Хирургия. Журнал им. Н.И. Пирогова. 2021;(7):12‑17.
11. Орлова О. Р., Сойхер М. И., Сойхер М. Г., Мингазова Л. Р., Медовникова Д. В., Сойхер Е. М., Коновалова З. Н., Алексеева А. Ю. Бруксизм: методика применения и результаты лечения ботулиническим нейропротеином (Релатокс) // Нервно-мышечные болезни. 2019. №2. URL: https://cyberleninka.ru/article/n/bruksizm-metodika-primeneniya-i-rezultaty-lecheniya-botulinicheskim-neyroproteinom-relatoks
12. Пинсон И.Я., Олисова Ольга Юрьевна, Верхогляд И.В. Высокочастотная терапия первичного аксиллярного гипергидроза // Российский журнал кожных и венерических болезней. 2016. №4. URL: https://cyberleninka.ru/article/n/vysokochastotnaya-terapiya-pervichnogo-aksillyarnogo-gipergidroza.
13. Инструкция по медицинскому применению лекарственного препарата «Релатокс»// https://files.a410.ru/pdf/%D0%98%D0%BD%D1%81%D1%82%D1%80%D1%83%D0%BA%D1%86%D0%B8%D1%8F%20%D0%BF%D0%BE%20%D0%BF%D1%80%D0%B8%D0%BC%D0%B5%D0%BD%D0%B5%D0%BD%D0%B8%D1%8E%2C%2028.06.23.pdf
14. Клинические рекомендации: Локализованный гипергидроз – 2021
прочитано
15850
раз